A mpox é uma doença causada pelo mpox vírus (MPXV), do gênero Orthopoxvirus e família Poxviridae. Trata-se de uma doença zoonótica viral, em que sua transmissão para humanos pode ocorrer por meio do contato com:
- Pessoa infectada pelo mpox vírus
- Materiais contaminados com o vírus
- Animais silvestres (roedores) infectados
Sinais e Sintomas
Os sinais e sintomas, em geral, incluem:
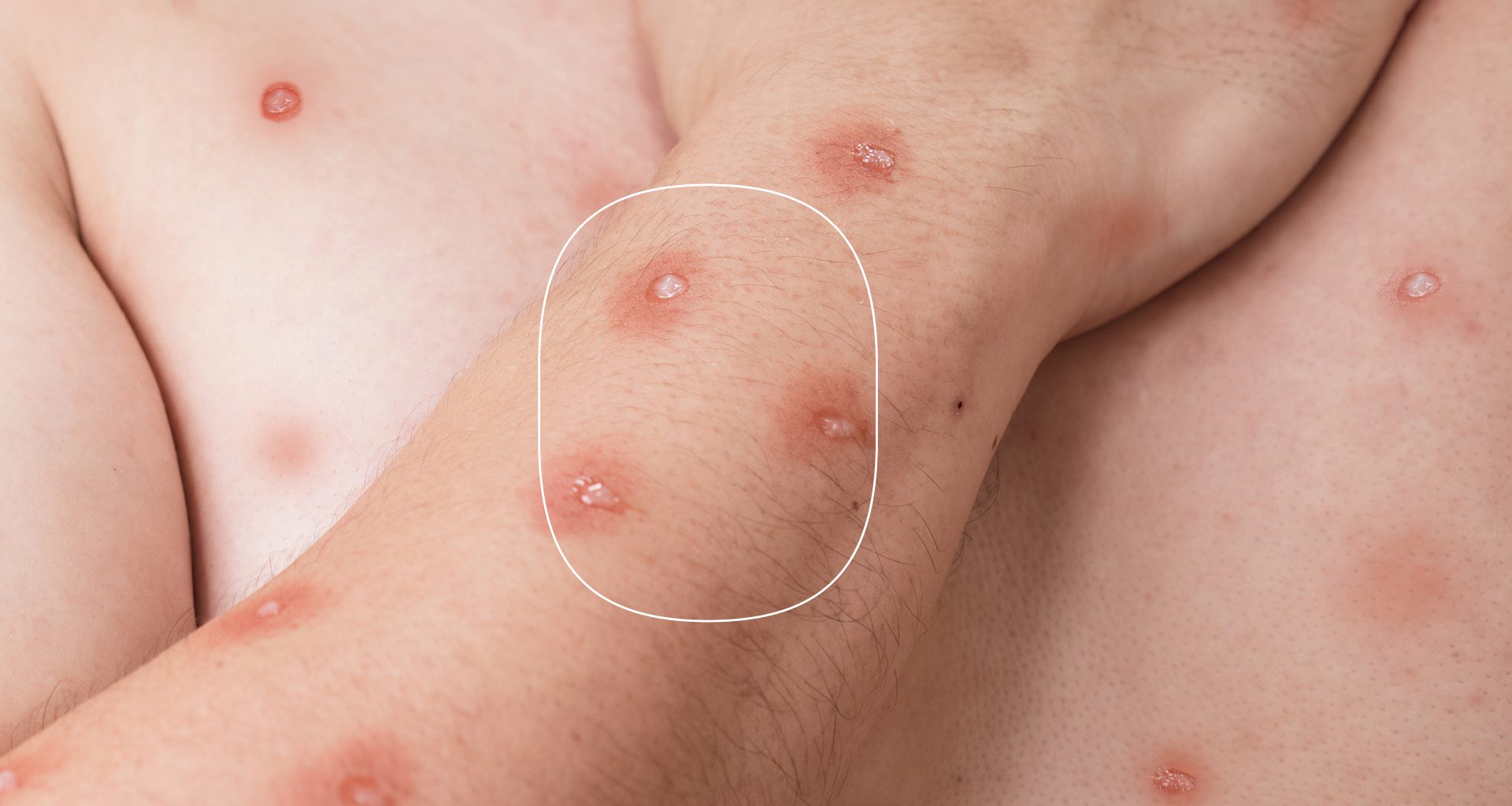
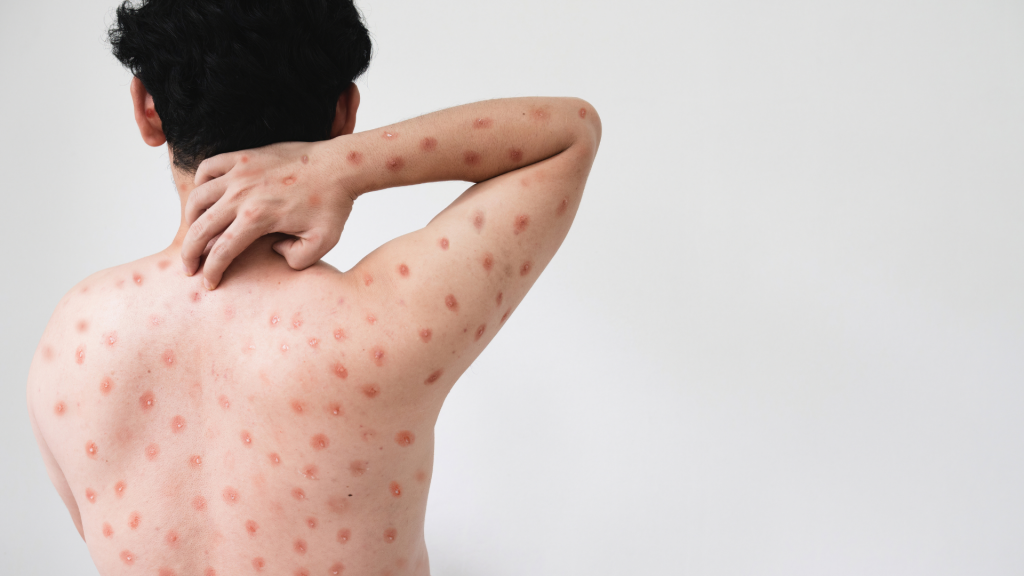
- Erupções cutâneas ou lesões de pele
- Linfonodos inchados (ínguas)
- Febre
- Dor de cabeça
- Dores no corpo
- Calafrio
- Fraqueza
O intervalo de tempo entre o primeiro contato com o vírus até o início dos sinais e sintomas da mpox (período de incubação) é tipicamente de 3 a 16 dias, mas pode chegar a 21 dias. Após a manifestação de sintomas como erupções na pele, o período em que as crostas desaparecem, a pessoa doente deixa de transmitir o vírus a outras pessoas. As erupções na pele geralmente começam dentro de um a três dias após o início da febre, mas às vezes, podem aparecer antes da febre.
As lesões podem ser planas ou levemente elevadas, preenchidas com líquido claro ou amarelado, podendo formar crostas, que secam e caem. O número de lesões em uma pessoa pode variar de algumas a milhares de lesões. As erupções tendem a se concentrar no rosto, na palma das mãos e planta dos pés, mas podem ocorrer em qualquer parte do corpo, inclusive na boca, olhos, órgãos genitais e no ânus.
Diagnóstico
O diagnóstico da mpox é realizado de forma laboratorial, por teste molecular ou sequenciamento genético. O teste para diagnóstico laboratorial será realizado em todos os pacientes com suspeita da doença. A amostra a ser analisada será coletada, preferencialmente, da secreção das lesões. Quando as lesões já estão secas, o material encaminhado são as crostas das lesões. As amostras estão sendo direcionadas para os laboratórios de referência no Brasil.
Diagnóstico Complementar
O diagnóstico complementar deve ser realizado considerando as seguintes doenças: varicela zoster, herpes zoster, herpes simples, infecções bacterianas da pele, infecção gonocócica disseminada, sífilis primária ou secundária, cancróide, linfogranuloma venéreo, granuloma inguinal, molusco contagioso, reação alérgica e quaisquer outras causas de erupção cutânea papular ou vesicular. Há relatos esporádicos de pacientes coinfectados com o MPXV e outros agentes infecciosos, portanto, pacientes com erupção cutânea característica devem ser investigados mesmo quando outros testes sejam positivos.
Notificação: A Portaria GM/MS nº 3328, de 22 de agosto de 2022 estabelece a obrigatoriedade de notificação imediata, em até 24 horas dos casos da doença mpox. A notificação pode ser realizada pelos profissionais de saúde de serviços públicos ou privados pelo Sistema de Informação de Agravos de Notificação – e-SUS Sinan.
Transmissão
A principal forma de transmissão da mpox ocorre por meio do contato direto pessoa a pessoa (pele, secreções) e exposição próxima e prolongada com gotículas e outras secreções respiratórias. Ocorre, principalmente, por meio do contato direto pessoa a pessoa com as erupções e lesões na pele, fluidos corporais (tais como pus, sangue das lesões) de uma pessoa infectada. Úlceras, lesões ou feridas na boca também podem ser infectantes, o que significa que o vírus pode ser transmitido por meio da saliva.
A infecção também pode ocorrer no contato com objetos recentemente contaminados, como roupas, toalhas, roupas de cama, ou objetos como utensílios e pratos, que foram contaminados com o vírus pelo contato com uma pessoa doente. Já a transmissão por meio de gotículas, normalmente, requer contato próximo prolongado entre o paciente infectado e outras pessoas, o que torna trabalhadores da saúde, familiares e parceiros íntimos, pessoas com maior risco de infecção.
Uma pessoa pode transmitir a doença desde o momento em que os sintomas começam até a erupção ter cicatrizado completamente e uma nova camada de pele se formar.
A doença geralmente evolui para quadros leves e moderados e pode durar de 2 a 4 semanas.
Prevenção
A principal forma de proteção contra a mpox é a prevenção. Assim, aconselha-se a evitar o contato direto com pessoas com suspeita ou confirmação da doença. E no caso da necessidade de contato (por exemplo: cuidadores, profissionais da saúde, familiares próximos e parceiros, etc.) utilizar luvas, máscaras, avental e óculos de proteção. Pessoas com suspeita ou confirmação da doença devem cumprir isolamento imediato, não compartilhar objetos e material de uso pessoal, tais como toalhas, roupas, lençóis, escovas de dente, talheres, até o término do período de transmissão.
Lave regularmente as mãos com água e sabão ou utilize álcool em gel, principalmente após o contato com a pessoa infectada, suas roupas, lençóis, toalhas e outros itens ou superfícies que possam ter entrado em contato com as erupções e lesões da pele ou secreções respiratórias (por exemplo, utensílios, pratos). Lave as roupas de cama, roupas, toalhas, lençóis, talheres e objetos pessoais da pessoa com água morna e detergente. Limpe e desinfete todas as superfícies contaminadas e descartar os resíduos contaminados (por exemplo, curativos) de forma adequada.
Todas as pessoas com sintomas compatíveis de mpox devem procurar uma unidade básica de saúde imediatamente e adotar as medidas de prevenção.
Tratamento
Atualmente, o tratamento dos casos de mpox tem se sustentado em medidas de suporte clínico com o objetivo de aliviar sintomas; prevenir e tratar complicações e evitar sequelas. A maioria dos casos apresenta sinais e sintomas leves e moderados. Até o momento, não se dispõe de medicamento aprovado especificamente para mpox.
Vacinação
A estratégia de vacinação prioriza a proteção das pessoas com maior risco de evolução para as formas graves da doença. Essa definição foi feita em conjunto com representantes dos conselhos municipais e estaduais, diante da avaliação técnica e científica de especialistas.
Vacinação Pré-exposição:
- Pessoas vivendo com HIV/aids (PVHA): homens cisgêneros, travestis e mulheres transexuais; com idade igual ou superior a 18 anos; e com status imunológico identificado pela contagem de linfócitos T CD4 inferior a 200 células nos últimos seis meses.
- Profissionais de laboratório que trabalham diretamente com Orthopoxvírus em laboratórios com nível de biossegurança 2 (NB-2), de 18 a 49 anos de idade.
Pós-exposição:
Pessoas que tiveram contato direto com fluidos e secreções corporais de pessoas suspeitas, prováveis ou confirmadas para mpox, cuja exposição seja classificada como de alto ou médio risco, conforme recomendações da OMS, mediante avaliação da vigilância local.
Conclusão
A mpox, embora não seja nova, continua a ser uma preocupação de saúde pública devido ao seu potencial de transmissão e severidade dos sintomas. Compreender as vias de transmissão, reconhecer os sintomas e seguir rigorosamente as diretrizes de prevenção e controle são essenciais para minimizar o risco de surtos. Além disso, a colaboração entre autoridades de saúde e a população é uma resposta eficaz, especialmente na implementação de estratégias de vacinação para grupos de alto risco. Por fim, a educação continua sendo uma ferramenta poderosa na luta contra a disseminação da mpox, permitindo que indivíduos tomem decisões informadas para a proteção de sua saúde e da comunidade ao redor.
Fonte: Ministério da Saúde